
Centro de Informação em Saúde para Viajantes
 |
Cives
Centro de Informação em Saúde para Viajantes |
A doença meningocócica é uma infecção bacteriana aguda, rapidamente fatal, causada pela Neisseria meningitidis. Esta bactéria pode causar inflamação nas membranas que revestem o sistema nervoso central (meningite) e infecção generalizada (meningococcemia). Existem 13 sorogrupos identificados de N. meningitidis, porém os que mais freqüentemente causam doença são o A, o B, o C, o Y e o W135.
Estima-se a ocorrência de pelo menos 500 mil casos de doença meningocócica por ano no mundo, com cerca de 50 mil óbitos. É uma doença de evolução rápida e com alta letalidade, que varia de 7 até 70%. Mesmo em países com assistência médica adequada, a meningococcemia pode ter uma letalidade de até 40%. Geralmente acomete crianças e adultos jovens, mas em situações epidêmicas, a doença pode atingir pessoas de todas as faixas etárias.
Transmissão
O ser humano é o único hospedeiro natural da N. meningitidis. Cerca de 10% dos adolescentes e adultos são portadores assintomáticos da bactéria na orofaringe ("garganta") e podem transmitir a bactéria, mesmo sem adoecer. A bactéria é transmitida de uma pessoa para outra pela secreção respiratória (gotículas de saliva, espirro, tosse). Geralmente, após a transmissão, a bactéria permanece na orofaringe do indivíduo receptor por curto período e acaba sendo eliminada pelos próprios mecanismos de defesa do organismo. Desta forma, a condição de portador assintomático tende a ser transitória, embora possa se estender por períodos prolongados de meses a até mais de um ano.
Em menos de 1% dos indivíduos infectados, contudo, a bactéria consegue penetrar na mucosa respiratória e atinge a corrente sanguínea levando ao aparecimento da doença meningocócica. A invasão geralmente ocorre nos primeiros cinco dias após o contágio. Os fatores que determinam o aparecimento de doença invasiva ainda não são totalmente esclarecidos.
Distribuição geográfica e riscos
A
doença meningocócica tem
distribuição
global, podendo ocorrer surtos ocasionais e epidemias em qualquer
país
do mundo. A África é a região com maior
número
de casos no mundo, principalmente na região semi-árida
sub-Saariana,
conhecida como “cinturão da meningite” que se estende do Senegal
até a Etiópia, afetando cerca de 15 países. Nesta
região, a doença meningocócica representa
uma
ameaça há, pelo menos, 100 anos com epidemias recorrentes
a cada 8 a 12 anos, freqüentemente resultando em uma taxa de
ataque
500 a 1000 vezes maior do que a de uma população em
país
desenvolvido.
No Brasil, a doença é endêmica com casos esporádicos durante todo o ano, principalmente no inverno, com surtos e epidemias ocasionais. As maiores epidemias registradas no país ocorreram na década de 70 e foram determinadas pelos sorogrupos A e C. Ao longo da década de 80, o sorogrupo B passou a ser o mais freqüente, com epidemia em 1988. Nos últimos 20 anos foram notificados, no Brasil, cerca de 80 mil casos, a maioria causada pelo sorogrupo B. O sorogrupo C aparece como o segundo mais freqüente, tendo sido responsável por alguns surtos, inclusive motivando vacinação em massa de crianças e adultos, como ocorreu em 1995. Em tazão disto, passados quase dez anos, com o aumento da população susceptível (pessoas nunca vacinadas e as que perderam a imunidade conferida pela vacina), o sorogrupo C volta a ser uma preocupação particularmente nos grande aglomerados urbanos como o Rio de Janeiro.
Tabela 1 - Doença meningocócica no Brasil: 1996 – 2005|
Região |
1996 |
1997 |
1998 |
1999 |
2000 |
2001 |
2002 |
2003 |
2004 |
2005* |
Total |
|
Norte |
358 |
240 |
295 |
393 |
270 |
318 |
285 |
263 |
248 |
145 |
2.815 |
|
Nordeste |
1.415 |
1.356 |
1.297 |
1.066 |
1.270 |
1.058 |
900 |
725 |
718 |
568 |
10.373 |
|
Sudeste |
4.198 |
3.401 |
3.163 |
2.586 |
2.530 |
2.040 |
1.873 |
1.662 |
2.007 |
1.773 |
25.233 |
|
Sul |
1.074 |
998 |
958 |
922 |
720 |
643 |
675 |
597 |
562 |
355 |
7.504 |
|
Centro-Oeste |
276 |
330 |
348 |
268 |
229 |
169 |
139 |
128 |
131 |
140 |
2.158 |
|
Total |
7.321 |
6.325 |
6.061 |
5.235 |
5.019 |
4.228 |
3.872 |
3.375 |
3.666 |
2.981 |
48.083 |
Os fatores relacionados ao risco de adoecer não estão totalmente esclarecidos, contudo o contato próximo (Tabela 2) com pessoas infectadas é um fator de risco importante para o aparecimento de casos secundários. Estima-se que o risco de adoecimento entre os contactantes próximos é maior que o existente na população em geral, chegando a ser até 1000 vezes maior em pessoas que dividem o domicílio com o doente, o que justifica a adoção de medidas preventivas específicas direcionadas a este grupo.
Tabela 2 - Definição de contactante próximo
|
O
risco exato da doença para viajantes é desconhecido. A
incidência
por mês de estada em países hiperendêmicos é
estimada em 0,4 por 1000000 viajantes, porém as
aglomerações
populacionais tendem a aumentar a probabilidade de transmissão
e,
nas peregrinações à Meca, esta
proporção
pode chegar a 2000 por 1000000.
De todas as doenças infecciosas, a doença meningocócica é uma das que causa maior impacto na população, pelo seu potencial de acometer de forma rápida e fulminante pessoas previamente saudáveis, na sua maioria crianças, e pelo risco de desencadear epidemias. A falta de informação adequada associada ao sensacionalismo oportunista colaboram para aumentar o pânico da população e não contribuem para o controle efetivo da doença. Algumas medidas, adotadas com alguma freqüência por motivos não muito claros, como fechamento de escolas e emergências, desinfecção de ambulâncias, são tecnicamente inadequadas, pois a bactéria não sobrevive no ambiente. Além disto são totalmente ineficazes para evitar ou controlar epidemias de doença meningocócica e, claramente, causam transtornos e prejuízos inclusive ao próprio atendimento médico à população.
A quimioprofilaxia, quando indicada,
deve ser iniciada o mais precocemente
possível, de preferência nas primeiras 24 horas, pois a
chance
de um indivíduo evoluir com doença invasiva é
maior
nos primeiros cinco dias após a infecção. A
eficácia
da quimioprofilaxia, quando feita adequadamente, é de 90 – 95%.
Portanto, mesmo os contactantes que receberam a quimioprofilaxia podem
vir a adoecer e devem estar alerta para o aparecimento dos primeiros
sintomas,
pois o retardo no início do tratamento implica em maior
letalidade.
A maioria das vacinas
disponíveis contra a
doença meningocócica
é
constituída por antígenos polissacarídicos da
cápsula
da bactéria e confere proteção por tempo
limitado
(cerca de três anos) e exclusivamente para os sorogrupos contidos
na vacina, com reduzida eficácia em crianças de baixa
idade
(particularmente abaixo de 2 anos). As mais freqüentemente
empregadas
são a vacina bivalente (A+C), a tetravalente (A+C+Y+W135) e, no
caso de menores de 2 anos, a monovalente A. Para a meningite
meningocócica
B
nenhuma vacina desenvolvida até então (inclusive a
"cubana")
mostrou-se eficaz de forma inequívoca. Mais recentemente foi
desenvolvida
uma vacina conjugada para a meningite meningocócica
C, com
elevada eficácia, proteção prolongada
(possivelmente
por toda a vida) e boa resposta em menores de um ano. Alguns
países
desenvolvidos, como a Inglaterra, já adotaram esta vacina de
forma
rotineira no calendário
vacinal infantil.
A
doença meningocócica tem início abrupto
e evolução rápida, podendo levar ao óbito
em
menos de 24 a 48 horas. As manifestações iniciais da meningite
são febre alta, prostração, dor de cabeça,
vômitos, aparecimento na pele de pequenas manchas
violáceas
(petéquias) que inicialmente são semelhantes às
picadas
de mosquitos mas que rapidamente aumentam de número e de
tamanho,
dor e dificuldade na movimentação do pescoço
(rigidez
de nuca). Em crianças com menos de um ano de idade, as
manifestações
da meningite podem ser mais inespecíficas como febre,
irritação,
choro constante e abaulamento da fontanela (“moleira”) sem rigidez de
nuca.
Se não for rapidamente tratada com antibióticos,
a
doença pode evoluir com confusão mental e coma. A
meningococcemia
é a forma mais grave de apresentação da
infecção
pela N. meningitidis e as manifestações iniciais
são
semelhantes às da meningite, excluindo-se a rigidez de
nuca.
O risco maior da doença meningocócica é a
evolução
rápida para o choque (diminuição acentuada da
pressão
arterial), o que resulta em funcionamento inadequado de
órgãos
vitais (como os rins, coração e pulmão) e morte.
Cerca
de 15 a 20% dos casos apresentam meningococcemia sem meningite,
que
tem
letalidade próxima de 70% em países em
desenvolvimento.
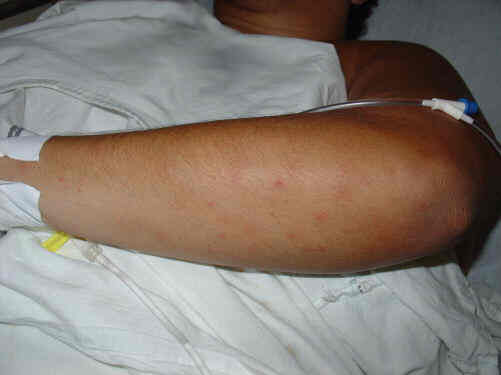 |
Petéquias em antebraço esquerdo, semelhantes a picadas de mosquito |
A doença meningocócica pode ser confundida com outras doenças infecciosas como, por exemplo, o dengue grave (“hemorrágico”), embora a diferenciação seja simples. A pessoa com dengue pode ficar grave quando a febre começa a desaparecer, o que geralmente acontece depois do terceiro dia de doença, enquanto na doença meningocócica os sinais de gravidade aparecem em menos de 24 a 48 horas. Além disto existem outros agentes infecciosos que podem causar meningite (outras bactérias, vírus, fungos, etc). Nesses casos, as manifestações clínicas podem ser semelhantes e a diferenciação depende da realização de exames complementares. Quando existe a suspeita de doença meningocócica, o início do tratamento deve ser imediato e não é possível aguardar os resultados. A letalidade da doença meningocócica, se não tratada precocemente com antibióticos adequados, é virtualmente de 100%.
O diagnóstico inicial de doença
meningocócica
é clínico (história + exame físico da
pessoa),
feito essencialmente por exclusão de outras doenças. A
confirmação
laboratorial definitiva do diagnóstico é usualmente feita
através do isolamento em cultivo da Neisseria meningitidis
a partir de amostras de sangue ou de líquido
céfalo-raquidiano
(obtido por punção lombar), o que requer um certo tempo
(1
a 3 dias). Contudo, a demonstração direta da
presença
da bactéria em amostras de líquor ou raspado de
lesão
cutânea através da coloração pela
técnica
do Gram (exame simples e rápido) permite aumentar o grau de
certeza
do diagnóstico clínico.
Tratamento
Quando há suspeita clínica, o início do tratamento deve ser imediato e não deve aguardar resultados de exames. O tratamento é feito com antibióticos por via endovenosa e medidas de suporte (como hidratação). Cerca de 5 a 10% dos indivíduos evoluem para óbito apesar do tratamento. Das pessoas que sobrevivem, 9 a 11% ficam com algum tipo de seqüela permanente (surdez, paralisias, convulsões, amputação de extremidades). A administração de antibiótico profilático para os contactantes próximos dos indivíduos doentes deve ser feita rapidamente, pois reduz significativamente o aparecimento de casos secundários.
| Página Principal | Doenças Infecciosas | Informação para o Viajante |
| ©Cives |
Os textos
disponíveis
no Cives são, exclusivamente, para uso individual. O
conteúdo
das páginas não pode ser copiado, reproduzido,
redistribuído
ou reescrito, no todo ou em parte, por qualquer meio, sem
autorização
prévia. Créditos: Cives - Centro de Informação em Saúde para Viajantes |